Cistite Femminile
Cistite Femminile: Cause, Sintomi, Terapia e Prevenzione delle Infezioni Urinarie
Introduzione alla cistite femminile
La cistite femminile è una delle patologie urologiche più frequenti: si stima che almeno il 35% delle donne sviluppi un’infezione delle vie urinarie (IVU) nel corso della vita, contro il 10-12% degli uomini.
Questa differenza è legata principalmente alla anatomia dell’uretra femminile, più corta (circa 4–5 cm) e con uno sbocco molto vicino a vagina e ano. Questa condizione facilita la risalita dei batteri verso la vescica.
I batteri più comuni nelle cistiti femminili
I batteri più coinvolti sono:
- Escherichia coli (il più comune)
- Streptococchi
- Stafilococchi
- Proteus
- Klebsiella
Questi microrganismi, spesso presenti fisiologicamente nell’intestino o nella vagina, possono risalire nell’uretra e raggiungere la vescica.
Tipologie di cistite
Il termine cistite comprende diverse condizioni.
1. Cistiti batteriche
- Cistite acuta (UTI)
- Cistite in gravidanza
- Cistite ricorrente (RUTI)
- Cistite cronica
2. Cistiti non batteriche
- Da miceti
- Da parassiti
- Da agenti chimici o fisici
- Da alterazioni endocrine o vascolari
3. Forme a eziologia incerta
- Cistite interstiziale
- Sindrome uretrale
- Vulvodinia e allodinia
- Vescica iperattiva (OAB)
Meccanismi di difesa della vescica: come l’organismo protegge dalle infezioni urinarie
La vescica possiede sofisticati meccanismi di difesa naturali che proteggono dalle infezioni urinarie (IVU).
- Il primo sistema è il flusso urinario, che elimina meccanicamente i batteri impedendo la loro adesione.
- L’urotelio vescicale costituisce una barriera fisica altamente specializzata, resistente alla penetrazione batterica. Le cellule uroteliali producono mucopolisaccaridi (GAG) che rivestono la superficie interna della vescica. Questo strato impedisce ai microrganismi, in particolare all’Escherichia coli, di aderire alla mucosa.
- Un ruolo chiave è svolto dalla uromodulina (proteina di Tamm-Horsfall), che lega i batteri e ne favorisce l’eliminazione.
- Anche la glicoproteina GP51 contribuisce a ridurre l’adesione batterica alla parete vescicale.
- Il sistema immunitario locale attiva una risposta rapida tramite citochine e cellule infiammatorie. Le immunoglobuline IgA secretorie rappresentano un ulteriore livello di difesa contro i patogeni.
- Il pH urinario e la composizione delle urine creano un ambiente sfavorevole alla crescita batterica.
- La flora batterica vaginale fisiologica svolge una funzione protettiva contro la colonizzazione uropatogena.
- L’integrità della mucosa vescicale è fondamentale per mantenere una corretta difesa immunitaria.
Alterazioni di questi sistemi aumentano il rischio di cistiti ricorrenti. Fattori come disidratazione, menopausa e antibiotici possono compromettere tali difese. Anche le disbiosi intestinali influenzano la colonizzazione batterica urinaria.
Una riduzione delle IgA o della uromodulina favorisce le infezioni persistenti. La prevenzione si basa sul mantenimento di questi meccanismi fisiologici. Corretta idratazione e igiene sono fondamentali per supportare le difese vescicali.
Comprendere questi sistemi è essenziale per impostare strategie terapeutiche efficaci. La protezione della vescica è quindi il risultato di un equilibrio tra fattori meccanici, chimici e immunitari.
Prevenzione della cistite: strategie efficaci per evitare le infezioni urinarie
La prevenzione della cistite è fondamentale per ridurre il rischio di infezioni urinarie, soprattutto nelle donne predisposte.
- Una corretta idratazione rappresenta il primo e più importante fattore protettivo. Bere almeno 1,5–2 litri di acqua al giorno favorisce il lavaggio delle vie urinarie.
- Urinare frequentemente aiuta a eliminare i batteri prima che possano aderire alla vescica. È consigliabile urinare sempre dopo i rapporti sessuali per ridurre il rischio di cistite post-coitale.
- Una corretta igiene intima deve essere quotidiana ma non aggressiva. È importante detergere la zona genitale con movimenti dall’avanti verso il dietro. Evitare l’uso eccessivo di detergenti aggressivi aiuta a preservare la flora batterica protettiva.
- L’utilizzo di biancheria in cotone riduce l’umidità e la proliferazione batterica. Evitare indumenti troppo stretti contribuisce a mantenere un ambiente meno favorevole ai germi.
- Gli spermicidi possono aumentare il rischio di infezioni urinarie e andrebbero limitati.
- Il mantenimento di una flora vaginale equilibrata è essenziale per la difesa naturale. In alcuni casi, l’uso di probiotici può essere utile nella prevenzione delle recidive.
- Il D-mannosio e il mirtillo rosso possono ridurre l’adesione batterica alla mucosa vescicale.
- È fondamentale evitare l’uso inappropriato di antibiotici per prevenire resistenze batteriche.
- Nelle donne in menopausa, la terapia estrogenica locale può migliorare la protezione urogenitale.
Una corretta gestione dell’intestino riduce la presenza di batteri patogeni perineali. Le pazienti con cistiti ricorrenti possono beneficiare di strategie preventive personalizzate.
La prevenzione si basa su semplici abitudini quotidiane ma con forte impatto clinico. Adottare queste strategie consente di ridurre significativamente il rischio di cistite e migliorare la qualità di vita.
Cistite batterica acuta (UTI)
È la forma più comune e generalmente più semplice da trattare.
Sintomi della cistite acuta
I sintomi più comuni includono:
- Bruciore durante la minzione
- Urgenza urinaria
- Pollachiuria (urinare spesso)
- Dolore sovrapubico
- Urine torbide o maleodoranti
Modalità di infezione
I batteri possono raggiungere la vescica attraverso:
- Via ascendente (la più frequente)
- Via trans-parietale intestinale
- Via ematogena (rara)
Honeymoon cystitis (Cistite da luna di miele)
La honeymoon cystitis è una forma di cistite acuta che compare dopo i rapporti sessuali. Il nome deriva dal fatto che è frequente durante periodi di attività sessuale intensa, come appunto il viaggio di nozze.
Perché si sviluppa
Il meccanismo è semplice:
- Durante il rapporto sessuale i batteri (soprattutto Escherichia coli) vengono spinti dalla regione perineale verso l’uretra e da lì risalgono fino alla vescica.
Questo accade più facilmente nella donna perché come abbiamo detto l’uretra è molto corta ed è anatomicamente vicina a vagina e ano.
Sintomi tipici
Sono identici a quelli della cistite acuta ma si manifestano poche ore o il giorno dopo il rapporto con:
- bruciore urinario
- bisogno frequente di urinare
- dolore sovrapubico
- sensazione di svuotamento incompleto
- talvolta urine torbide o maleodoranti
Non è una forma grave, ma può diventare recidivante (molto frequente) e impattante sulla qualità del rapporto con il partner.
Come prevenirla
Strategie semplici ma efficaci:
- urinare subito dopo il rapporto
- bere molto
- igiene intima corretta (senza eccessi)
- evitare spermicidi (fattore di rischio)
- in alcuni casi: profilassi antibiotica post-coitale
Messaggio chiave
La honeymoon cystitis non è “strana” né rara: è una cistite meccanico-infettiva legata ai rapporti sessuali, molto comune e generalmente facile da controllare con le giuste strategie.
Trattamento della cistite acuta: terapia efficace e gestione clinica
La cistite acuta è generalmente facilmente trattabile, ma la terapia deve essere corretta. Il trattamento si basa su una terapia antibiotica mirata ed efficace.
- Nella maggior parte dei casi si tratta di un’infezione batterica, frequentemente sostenuta da Escherichia coli.
- La durata del trattamento varia generalmente tra 3 e 7 giorni.
- L’idratazione abbondante aiuta a favorire l’eliminazione dei batteri dalle vie urinarie.
- Il riposo e una corretta alimentazione supportano la guarigione.
- Nei casi più intensi possono essere utilizzati antinfiammatori o analgesici urinari.
Errore comune
L’auto-somministrazione di antibiotici (es. fosfomicina) senza adeguata urinocoltura può alleviare i sintomi temporaneamente ma favorisce recidive e resistenze batteriche.
Terapia corretta (leggi l’articolo sull’antibiotico resistenza)
Antibiotici più utilizzati:
- Fosfomicina: può essere somministrata in dose singola, ma non sempre è risolutiva e talvolta favorisce le recidive e la comparsa di resistenze batteriche.
- Chinolonici (Ciprofloxacina, Levofloxacina): sono antibiotici ad ampio spettro efficaci nelle infezioni urinarie complicate e nelle pielonefriti. Il loro uso nelle cistiti semplici è oggi limitato a causa della crescente antibiotico-resistenza e dei possibili effetti collaterali. Devono essere prescritti in modo mirato, preferibilmente dopo urinocoltura con antibiogramma.
- Nitrofurantoina: è un antibiotico di prima linea per le cistiti acute non complicate, particolarmente attivo contro Escherichia coli. Agisce localmente nelle urine con basse resistenze batteriche e buon profilo di efficacia nelle infezioni basse. È controindicata nelle pielonefriti e va evitata in insufficienza renale avanzata e nelle fasi finali della gravidanza.
- Beta-lattamici (penicilline e cefalosporine): sono antibiotici sicuri e ben tollerati nel trattamento delle infezioni urinarie, soprattutto in gravidanza. Hanno uno spettro variabile e risultano efficaci in molte cistiti, ma possono presentare tassi di resistenza superiori rispetto ad altre opzioni. Devono essere scelti preferibilmente sulla base dell’antibiogramma per garantire un trattamento mirato ed efficace.
Cistite in gravidanza
Durante la gravidanza aumenta il rischio di infezioni urinarie. Spesso deriva da una batteriuria asintomatica preesistente.
Il batterio più frequente resta Escherichia coli, seguito da Enterococco, Klebsiella e Proteus.
Antibiotici generalmente sicuri in gravidanza
1. Beta-lattamici (prima scelta)
- Amoxicillina / Amoxicillina + acido clavulanico
- Cefalosporine (es. cefalexina, cefuroxima, cefixima)
Sono i più utilizzati perché ben tollerati, efficaci su molti uropatogeni e sicuri in tutti i trimestri.
2. Nitrofurantoina
- Molto efficace nelle infezioni basse (cistite)
- Usabile soprattutto nel 2° trimestre
- Evitare nell’ultimo periodo di gravidanza (rischio emolitico nel neonato) e nel deficit di G6PD
3. Fosfomicina trometamolo
- Dose singola (comoda)
- Sicura in gravidanza
- Utile nelle forme non complicate, ma meno efficace nelle recidive e non sempre risolutiva da sola
❌ Antibiotici da evitare in gravidanza: Fluorochinoloni (ciprofloxacina, levofloxacina), Tetracicline, Aminoglicosidi (se non in casi selezionati), Trimetoprim (soprattutto nel 1° trimestre), Sulfamidici (soprattutto nel 3° trimestre).
Durata della terapia: In genere 5–7 giorni. Fosfomicina: dose singola (ma da valutare caso per caso).
Aspetto fondamentale
Anche la batteriuria asintomatica va trattata in gravidanza perché riduce il rischio di pielonefrite e parto pretermine.
Profilassi nelle recidive
In alcune pazienti: Nitrofurantoina a basso dosaggio oppure cefalessina (sotto stretto controllo medico).
Messaggio clinico chiave
In gravidanza la cistite è frequente, può complicarsi, ma è facilmente gestibile con antibiotici sicuri e mirati. La regola fondamentale resta una: mai terapia empirica “a caso”, ma sempre guidata da urinocoltura.
Cistite ricorrente e cronica: cause, sintomi e terapia efficace delle infezioni urinarie persistenti
Si parla di:
- Cistite ricorrente: ≥ 6 episodi/anno
- Cistite cronica: sintomi persistenti
Colpisce prevalentemente le donne e rappresenta un problema clinico spesso complesso. I sintomi principali includono bruciore urinario, pollachiuria e dolore pelvico. In molti casi si associano urgenza minzionale e sensazione di svuotamento incompleto.
Il batterio più frequentemente coinvolto è Escherichia coli. Altri patogeni includono Enterococchi, Klebsiella e Proteus.
Fattori predisponenti e fattori di rischio
I fattori predisponenti sono:
- Alterazioni immunitarie e riduzione delle IgA.
- La diminuzione della glicoproteina di Tamm-Horsfall (favorisce l’adesione batterica).
I fattori di rischio sono:
- Rapporti sessuali frequenti
- Uso di spermicidi
- Alterazioni della mucosa vescicale
Nella post-menopausa: prolasso vescicale, incontinenza, residuo urinario.
Nei casi di cistite ricorrente e cronica si utilizza una profilassi antibiotica a basso dosaggio.
- Farmaci come nitrofurantoina o cefalosporine possono essere impiegati nel lungo termine.
- È fondamentale evitare trattamenti empirici ripetuti senza diagnosi microbiologica.
- La terapia include Integratori come D-mannosio, mirtillo rosso e probiotici che aiutano a ristabilire la flora vaginale e intestinale.
- Nelle donne in menopausa è utile la terapia estrogenica locale.
- L’idratazione adeguata è essenziale per il lavaggio delle vie urinarie.
- Protezione della mucosa vescicale.
- Ricostituzione dei GAGs parietali.
Protocollo Terapeutico
Ricordiamo che prima di iniziare qualsiasi protocollo terapeutico, si deve naturalmente, cercare di eliminare o perlomeno minimizzare, tutti i fattori predisponenti la malattia (rapporti ripetuti e a rischio, spermicidi, alterazioni dell’alvo, prolassi, ecc).
Si devono inoltre abolire quelle abitudini di vita e di alimentazione potenzialmente dannose o predisponenti alla cistite. Si deve inoltre arrivare ad un apporto di acqua di almeno 1.5 litri al giorno.
Il protocollo terapeutico consta di due fasi differenti, delle quali la prima (di solito di 10 gg.) serve a ristabilire una situazione di sterilità batterica di base, mentre la seconda (di solito 6 mesi) serve a mantenere nel tempo tale situazione.
Ricordiamoci che la sterilità batterica, nella prima fase, la dovremo ottenere nei tre comparti interessati dalla malattia e cioè nella vescica (in primis!) ma anche nella vagina e nel retto.
NEI PRIMI 10 gg. e dopo una prima urinocoltura:
- Chinolonici a dosaggio pieno (sterilizzazione della vescica).
- Rifamixina (sterilizzazione intestinale).
- Fermenti lattici umanizzati di nuova generazione (ricostituzione flora intestinale).
- Compresse/ovuli vaginali a base del lattobacillo di Doderlein (sterilizzazione e ricostituzione flora vaginale).
- Compresse/ovuli vaginali acidificanti (protezione flora vaginale).
NEI SUCCESSIVI 6 mesi:
- Chinolonici a dosaggio minimo somministrati ogni 3 gg. ma anche un’ora prima di ogni rapporto sessuale.
- Acidificanti vaginali a cicli di 10gg/mese.
- Waterfall D-Mannosio (vedi sotto).
Alla fine di ogni mese va sempre ripetuta, anche in situazioni di perfetto benessere, una urinocoltura con antibiogramma onde precocemente evidenziare la comparsa di batteriuria asintomatica resistente!
Terapie Accessorie
Allo schema terapeutico suesposto, in presenza di situazioni particolarmente gravi o degenerate nel tempo o in ogni caso più resistenti, associamo altri presidi terapeutici:
- Acido Ialuronico + Condroitin solfato per istillazioni endovescicali (vedi sotto).
- Vaccino anti E. Coli.
- Amitriptilina (vedi sotto).
- Diete prive di sostanze proinfiammatorie o prive di Nickel.
- Trattamento locale degli eventuali trigger points (Protocollo di Stanford).
Spiegazione di alcuni dei presidi illustrati
D-MANNOSIO: Il Mannosio è uno zucchero semplice ovvero un monosaccaride. Viene riassorbito otto volte più lentamente del glucosio. Una volta assorbito, ha la caratteristica specifica di non poter essere trasformato in glicogeno e pertanto non può essere utilizzato come nutrimento, ma trasportato tale e quale nel sangue, viene filtrato dai reni, raggiungendo concentrazioni elevate nelle vie urinarie.
Il D-Mannosio è una sostanza assolutamente innocua e naturale, priva della tossicità degli antibiotici. Si lega ai recettori (lectine) presenti nelle ciglia del batterio E.coli creando la forma complessata mannosio+patogeno che così anziché annidarsi nelle pareti delle mucose, viene portata all’esterno con la fisiologica fase minzionale.
Da ricordare inoltre che il D-Mannosio è particolarmente ricco della proteina di Tamm Horsfall. Infine inibisce la formazione dei biofilms batterici (agglomerati che rendono i batteri inattaccabili dagli antibiotici).
ACIDO IALURONICO+CONDROITIN SOLFATO (IALURIL): L’associazione di queste due sostanze in un unico prodotto da istillare in vescica ha la capacità di ridurre significativamente la produzione di cytokine pro infiammatorie così da permettere la corretta riparazione dello strato protettivo uroteliale. Ricordiamoci che tale strato è costituito dai GAGs (acido ialuronico e condroitin solfato). L’istillazione esogena promuove la formazione di un “neostrato” e blocca la penetrazione intraparietale di molecole potenzialmente dannose.
AMITRIPTILINA: Questo farmaco ad alto dosaggio è un antidepressivo triciclico di vecchia generazione. Tuttavia, sappiamo che a basso dosaggio è un “channel blocker”, cioè blocca selettivamente i canali del sodio presenti sulle fibre nervose periferiche responsabili della conduzione dell’impulso doloroso. L’amitriptilina blocca i canali del sodio “in eccesso” e, quindi, ha sulla fibra nervosa un’attività anti-infiammatoria.
Cistiti non batteriche: forme, cause e approccio clinico
Le cistiti non batteriche rappresentano un gruppo eterogeneo di infiammazioni vescicali non sostenute da comuni batteri uropatogeni. Sono meno frequenti rispetto alle cistiti batteriche, ma spesso più difficili da diagnosticare e trattare. L’urinocoltura risulta negativa, elemento chiave per orientare il sospetto diagnostico.
Cistiti da miceti
Le infezioni fungine, principalmente da Candida spp., si osservano soprattutto in pazienti immunodepressi o diabetici. Sono frequenti nei soggetti portatori di catetere vescicale o sottoposti a terapia antibiotica prolungata. Il trattamento prevede antifungini sistemici o locali nei casi selezionati.
Cistiti da parassiti
Più rare nei paesi occidentali, sono tipicamente associate a infezioni da Schistosoma haematobium. Il parassita determina un’infiammazione cronica della parete vescicale. La terapia è specifica con farmaci antiparassitari.
Cistiti da agenti chimici o fisici
Possono derivare da esposizione a sostanze irritanti (farmaci, detergenti, sostanze tossiche). Alcuni chemioterapici, come la ciclofosfamide, sono noti per causare cistite emorragica. Anche la radioterapia pelvica può determinare danni alla mucosa vescicale.
Cistiti da alterazioni endocrine o vascolari
Le variazioni ormonali, come nel post-menopausa, possono ridurre le difese della mucosa vescicale. La carenza estrogenica favorisce atrofia urogenitale e sintomi irritativi. Anche alterazioni vascolari, come l’ischemia cronica, contribuiscono al danno. Il trattamento si basa sulla correzione del fattore sottostante, ad esempio terapia estrogenica locale.
Da tenere presente
Le cistiti non batteriche richiedono un inquadramento clinico accurato e personalizzato. È fondamentale evitare l’uso inappropriato di antibiotici in assenza di infezione batterica. Un approccio mirato consente di migliorare significativamente la qualità di vita del paziente.
Conclusione
La cistite femminile è una patologia estremamente comune ma non è un semplice disturbo passeggero. Una gestione corretta, basata su diagnosi microbiologica e terapia mirata, è fondamentale per evitare recidive e cronicizzazione e quando diventa ricorrente, richiede un approccio specialistico per individuare le cause e impostare una strategia efficace.
FAQ – Domande Frequenti
Cos’è la cistite femminile
La cistite femminile è un’infiammazione della vescica, nella maggior parte dei casi causata da infezioni batteriche, soprattutto da Escherichia coli. È una patologia estremamente diffusa: si stima che almeno una donna su tre ne soffra nel corso della vita. La maggiore frequenza nelle donne è legata alla conformazione anatomica: l’uretra femminile è più corta e facilita la risalita dei batteri verso la vescica.
Sintomi della cistite
I sintomi possono comparire improvvisamente e compromettere significativamente la qualità di vita: Bruciore durante la minzione, Urgenza urinaria, Aumento della frequenza minzionale, Dolore sovrapubico, Sensazione di svuotamento incompleto, Presenza di sangue nelle urine (ematuria).
Perché la cistite torna? Le vere cause delle recidive
Molte pazienti entrano in un circolo vizioso di infezioni ricorrenti. Le cause più frequenti includono: Terapie antibiotiche non mirate, Alterazione del microbiota intestinale, Rapporti sessuali (cistite post-coitale), Scarsa idratazione, Uso di detergenti aggressivi, Squilibri ormonali. Senza individuare la causa reale, il rischio di recidiva resta elevato.
Diagnosi: il passaggio che molti sottovalutano
Una diagnosi corretta è fondamentale per evitare errori terapeutici. Gli esami principali sono: Esame urine, Urinocoltura con antibiogramma, Eventuali approfondimenti urologici nei casi recidivanti. Trattare senza diagnosi significa spesso fallire la terapia.
Come si cura la cistite femminile
Il trattamento deve essere personalizzato: Antibiotici mirati (solo quando necessari), Idratazione abbondante, Terapie di supporto per ridurre i sintomi, Strategie preventive per evitare recidive. Un approccio generico porta spesso a infezioni ripetute.
Come prevenire la cistite
La prevenzione è il vero punto chiave: Bere almeno 1,5–2 litri di acqua al giorno, Urinare dopo i rapporti sessuali, Curare l’igiene intima senza eccessi, Evitare l’uso indiscriminato di antibiotici, Mantenere un equilibrio del microbiota intestinale.
La cistite femminile è davvero un problema “banale”?
No. Sottovalutarla è un errore: una cistite trascurata può diventare cronica o coinvolgere le alte vie urinarie.
Perché continui ad avere cistiti anche dopo gli antibiotici?
Spesso la terapia non è mirata. Senza urinocoltura e antibiogramma, le recidive sono molto frequenti.
Bruciore urinario: è sempre cistite?
No. Può trattarsi anche di altre condizioni come infezioni vaginali o uretriti.
La cistite dopo i rapporti sessuali è normale?
È frequente, ma non deve essere considerata normale: indica una predisposizione da valutare.
Bere acqua basta per curare la cistite?
No. Aiuta, ma non elimina l’infezione in atto.
Antibiotici sempre sì o sempre no?
Devono essere utilizzati solo quando indicati e in modo mirato.
Quando la cistite diventa cronica?
Quando si verificano episodi ricorrenti (almeno 2 in 6 mesi o 3 in un anno).
L’intestino influisce sulla cistite?
Sì. Il microbiota intestinale è spesso la fonte dei batteri responsabili.
Quali sono i segnali di allarme?
Febbre, dolore lombare, sangue nelle urine o mancata risposta alla terapia.
Come uscire dalle recidive?
Serve un approccio completo: diagnosi precisa, terapia mirata e prevenzione.
Bibliografia
- Wagenlehner FME, et al. Recurrent urinary tract infections: burden and management strategies. Expert Rev Pharmacoecon Outcomes Res. 2018;18(1):107-117.
- Flores-Mireles AL, Walker JN, Caparon M, Hultgren SJ. Urinary tract infections: epidemiology, mechanisms of infection and treatment options. Nat Rev Microbiol. 2015;13(5):269-284.
- Mody L, Juthani-Mehta M. Urinary tract infections in older women: a clinical review. JAMA. 2014;311(8):844-854.
- Brubaker L, Carberry C, Nardos R, et al. Recurrent urinary tract infection in adult women: AUA/CUA/SUFU guideline. Female Pelvic Med Reconstr Surg. 2018;24(5):321-335.
- Stapleton AE. The vaginal microbiota and urinary tract infection. Microbiol Spectr. 2016;4(6).
- Abou Heidar NF, et al. Management of urinary tract infection in women. BMJ. 2019;364:l478.
- Foxman B. Epidemiology of urinary tract infections: incidence, morbidity, and economic costs. Dis Mon. 2003;49(2):53-70.
- Foxman B. Urinary tract infection syndromes: occurrence, recurrence, bacteriology, risk factors, and disease burden. Infect Dis Clin North Am. 2014;28(1):1-13.
- Colgan R, Williams M. Diagnosis and treatment of acute uncomplicated cystitis. Am Fam Physician. 2011;84(7):771-776.
- European Association of Urology (EAU). EAU Guidelines on Urological Infections. Latest update.
A cura del Prof. Federico Guercini – Urologo
Approfondimenti sulla Cistite
Anatomia e Fisiopatologia della Vescica
Com’è fatta e come funziona la vescica femminile, dalla sua struttura anatomica ai meccanismi fisiologici che la proteggono dalle infezioni.
Leggi di più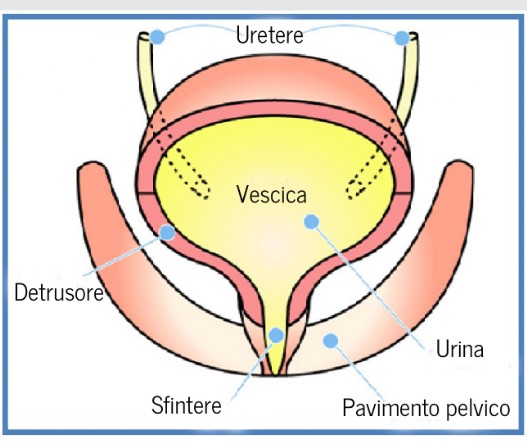
Cistite Ricorrente
Perché la cistite torna sempre? Cause, fattori scatenanti e il ruolo della barriera uroteliale (GAG) nelle infezioni urinarie che si ripetono nel tempo.
Leggi di più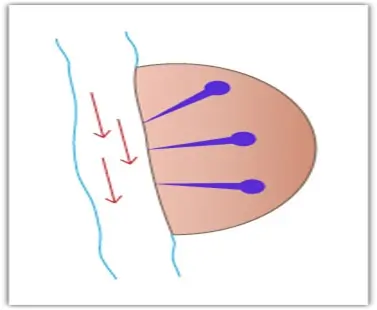
Cistite Cronica
Quando il dolore persiste anche senza batteri: neuroinfiammazione, ipersensibilità vescicale e il passaggio dall’infezione acuta al dolore cronico.
Leggi di più
Diagnosi e Cura della Cistite Ricorrente e Cronica
Le strategie terapeutiche più efficaci, gli esami mirati da eseguire e i protocolli clinici per superare definitivamente il problema delle cistiti continue.
Leggi di più
Cistite Interstiziale (C.I.)
Una forma complessa di infiammazione vescicale ad eziologia incerta. Scopri sintomi e differenze rispetto alle cistiti batteriche.
Leggi di più



